解熱薬を投与後に血圧低下してしまった!(NSAIDs、アセトアミノフェン)
『看護のピンチ!』(照林社)より転載。
今回は、解熱薬投与後の異変に気づいたが、対応方法がわからなかった場合について解説します。
JA愛知厚生連海南病院看護部
集中ケア認定看護師
ピンチを切り抜ける鉄則
身近な解熱薬も患者さんの状態によっては急変するリスクが高いことを認識する必要があります。
薬剤を使用する場合は投与前、投与後の変化を必ず観察し、効果はどの程度あったか評価することが重要です。
- 解熱薬には体温を下げる一方で、副作用として血圧が低下する可能性があります。
患者さんの体温上昇の原因と解熱薬使用のリスクとベネフィットのどちらが大きいか見極める必要があります。
起こった状況
症例
患者Aさん。尿路感染症で入院中であり、看護師はAさんに「体が熱くてしんどい」と言われ、体温計測をすると38.0℃に上昇したため、解熱薬を内服してもらいました。
そのときは意識が清明であり、その他のバイタル測定はしませんでした。
その後、熱の再測定をするために再度訪室すると、呼びかけに反応がなく、発汗して意識レベルが低下しているAさんを見つけました。
すぐに応援を呼びましたが、どのようにすればよいか困っています。
どうしてそうなった?
Aさんは尿路感染症に罹患しているため、体内の病原菌に対し白血球などの免疫細胞が活性化する過程で発熱している状態でした。
Aさんは解熱目的に薬剤を使用したため、発熱による脱水と解熱に伴う発汗、末梢血管の拡張により循環血液量が一時的に減少し血圧低下や意識レベル低下を招いた可能性があります。
血圧低下などの副作用を認めた場合は、速やかに全身状態の評価を行い、介入が必要です。
どう切り抜ける?
1 血圧低下を認めたらすぐに仰臥位にする
解熱薬は鎮痛薬としても使用されるため、ケアや活動する前に使用されることがあります。
リハビリなどで立位や端座位をとっているときに血圧低下を認めた場合は、下肢に血流が貯留し、心臓へ血液が戻る量が減少するため、さらなる血圧低下を招く可能性があります。
まずは、速やかに仰臥位にしましょう。
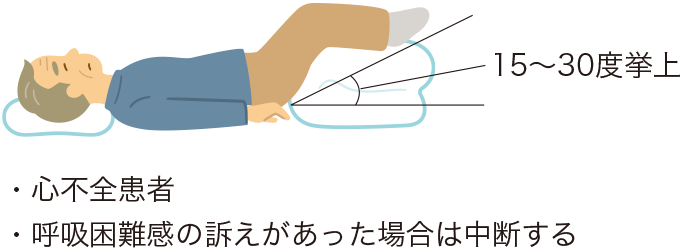
そして、15~30度下肢挙上する「ショック体位」をとることにより総血流の1.8%(血流150~300mL)が中心静脈に戻り血圧上昇が期待できるとして推奨された時期もありました。
しかし、最近は、心拍数が必ずしも増加せず脳浮腫の助長や、横隔膜挙上により呼吸機能が低下する可能性も指摘されています(日本救急医学会医学用語解説集)。
図1ショック体位(下肢挙上)
2 体系的アプローチを行い重症度を判断する
異変に気づいたらモニタの装着、静脈路の確保、酸素の準備を行い、継続的にモニタリングします。
例えば先ほどのショック体位をしたら血圧がどうなったか、酸素投与したら酸素化がよくなったか、何か介入を行う度に評価をすることが重要です。
これを体系的アプローチと呼びます(図2)。
血圧のインターバル測定やアラーム設定を調整するとバイタルの変動に気づきやすく周囲にも情報共有をしやすくなります。
図2体系的アプローチのイメージ(螺旋系イメージ)
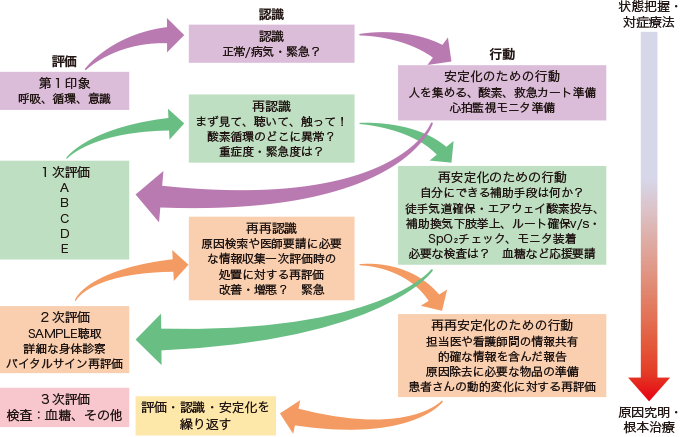
患者さんに起きている事象に対し、①評価、②認識、③行動を繰り返し、原因究明や治療につなげていくアプローチ方法
3 体温上昇の原因について考える
体温は基本的に脳にある視床下部によって37℃前後に調整されています。
今回は感染症による炎症によって発熱物質のプロスタグランジンが産生され、セットポイントが上昇し発熱していました(図3)。
図3発熱の仕組み
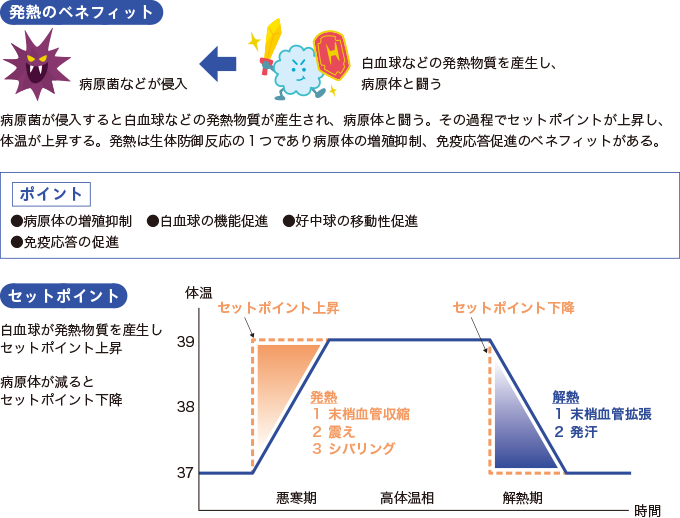
熱を下げることが防御機能を低下させる可能性もあることを認識する必要があります。
また、他の体温上昇の原因としては、脳血管障害による体温調節機能の異常や熱中症が挙げられます。
この場合は解熱薬の効果が乏しい場合もあります。
体温上昇の原因を考え、解熱薬を使用するほうが患者さんにとってベネフィットが大きいのか判断する必要があります。
発熱は代謝を亢進し、呼吸に影響を与えます。
高度な発熱が長期化すると代謝性アシドーシスを招いたり、心不全の増悪、熱性けいれんを誘発する可能性があります。
薬剤投与前にはバイタル測定を行い、十分な血圧があるかどうかを判断することが必要です。
4 解熱薬の作用と副作用を理解する
NSAIDsでは発熱物質であるプロスタグランジンを抑制することで、セットポイントが上がらずに解熱効果が得られます(図4)。
図4NSAIDsの作用機序
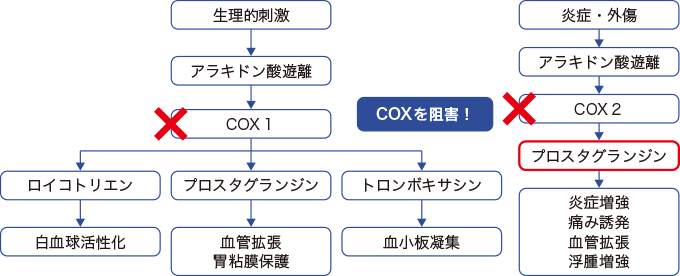
アラキドン酸の代謝から、発熱物質であるプロスタグランジンが産生される。NSAIDsは産生される前の段階のCOXを阻害することでプロスタグランジンの産生を抑制する。セットポイントの上昇を抑制し、解熱効果が得られる。
アセトアミノフェンでは視床下部の体温調節中枢のセットポイントを下げ、末梢血管を拡張し熱を放散させることで解熱効果が得られます。
つまり、持続した発熱による不感蒸泄の増加、解熱に伴う発汗や末梢血管の拡張が重なることで循環血液量が減少しやすく血圧が変動しやすくなります。
さらに、双方の副作用として、NSAIDsでは胃粘膜の分泌低下、血小板凝集作用が低下するため、消化管の潰瘍や出血傾向のリスクがあります。
一方、アセトアミノフェンでは肝機能の障害のリスクがあります。
また、体重50kg未満の成人には、1回15mg/kgを上限とされています。
そのため、投与前の採血データを確認することも重要です。
目次に戻る
1) 道又元裕:ICUケアメソッド クリティカルケア領域の治療と看護.Gakken,東京,2014:240−245.
2) 江木盛時,他:重症患者に対する解熱処置.日集中医誌 2012;19(1):17-25.
3) NPO法人医療危機管理支援機構 心停止回避(INARS)コース.(2024/3/12アクセス)
本連載は株式会社照林社の提供により掲載しています。
[出典] 『看護のピンチ』 編集/道又元裕/2024年4月刊行/ 照林社





