持続的血液濾過透析(CHDF)| ICUでの血液浄化療法
『ICU看護実践マニュアル』(サイオ出版)より転載。
今回は、「持続的血液濾過透析(CHDF)」について解説します。
上原真弓
市立青梅総合医療センター 集中治療室 看護師
平野智裕
市立青梅総合医療センター 臨床工学技士
桑林充郷
市立青梅総合医療センター 臨床工学技士
持続的血液濾過透析(CHDF)とは
図1持続的腎代替療法の種類

- 短時間で急速に施行する HD に比べて、出納管理に急な変化を与えないため、循環動態への影響が少ないという利点がある。
- CHDF は急性腎不全の患者だけでなく、重症心不全など循環不全の患者や術後の水分管理にも適している。
- CHDF は長期で行うため、アクセスの第一選択がカテーテルになる。
目次に戻る
CHDF回路の仕組み
- 写真1は、当センターで使用されている CHDFの装置である。
写真1当センターで使用されている持続的血液濾過透析(CHDF)回路の各部位の名称
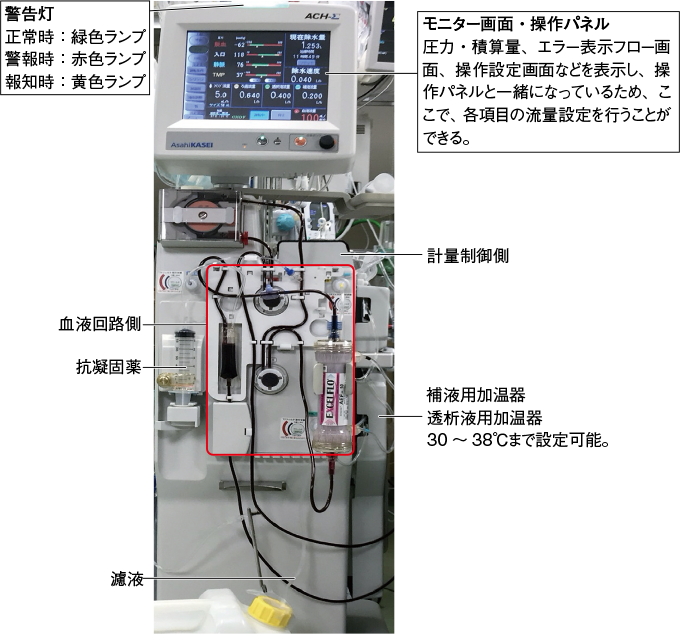
- モニター画面と操作パネルが一体となっており、そこですべてを操作することができる(写真2)。
写真2CHDF のモニター画面・操作パネル
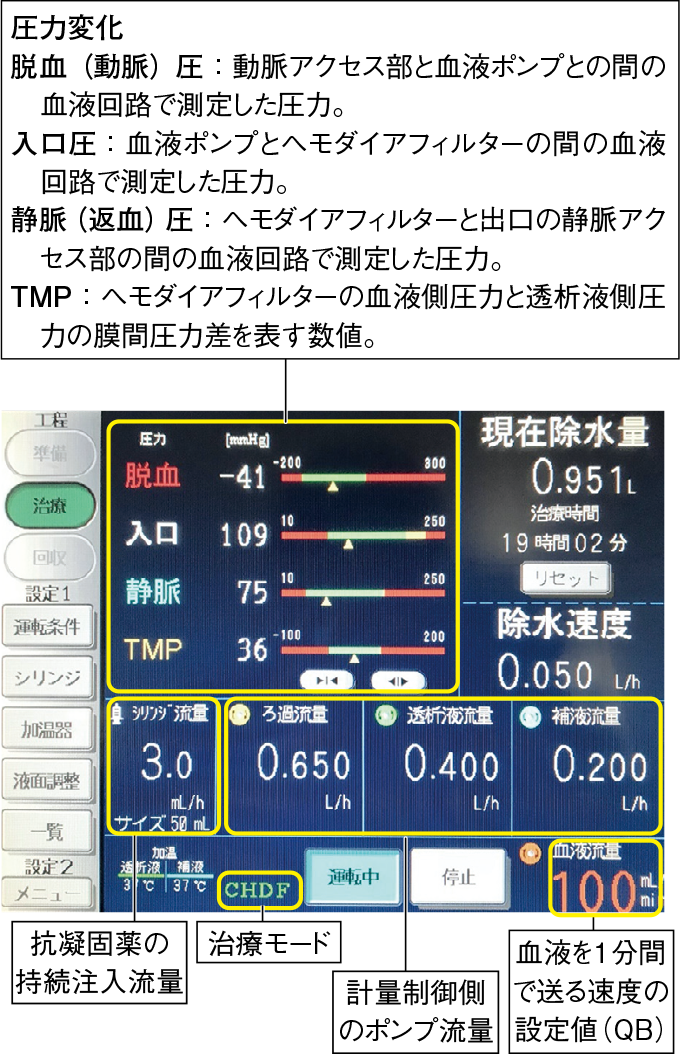
- 操作パネルを操作するのは、基本的には臨床工学技士と医師が行うことになっている。
- 看護師は、警報時に警報のアラームの消音ボタンやリセットボタンなどを押す。
- その他、回路異常時の対処や抗凝固薬、補液の補充などは、臨床工学技士が行う。
CHDFの計量制御側
- 計量制御側ポンプはすべて 3 分ごとに計算され、誤差は 1 %以内とされている。
- モニター画面の各流量の表示の色とポンプの色は一致している(写真3)。
写真3CHDF の計量制御側

- 濾液ポンプ:ヘモダイアフィルターから濾液、透析液を排出するポンプ
- 透析液ポンプ:透析液をヘモダイアフィルターへ供給するためのポンプ
- 補液ポンプ:補液を供給するためのポンプ
CHDFの血液回路側
- 血液回路の流れは、写真4に示すとおりである。
写真4CHDF の血液回路側

目次に戻る
CHDF施行中の観察項目
血液回路の固定方法
- 透析カテーテルと透析回路の接続後、透析カテ―テル刺入部に透析回路の重みがかかったり回路が引っ張られたときに抜けないようにカテーテル刺入部を CV 固定用ドレッシングフィルムで固定しておく。
- 回路が落下して刺入部に重みやテンションがかからないようにするため、ベッド柵にテープで回路を固定する(写真5 )。
写真5落下防止のためのテープ固定

循環管理
- CHDF を必要とする患者は、循環動態が不安定な人がほとんどである。
- したがって、開始時・終了時・回路交換時の循環動態の観察が必須となる。
- まず、ICU のベッドサイドモニターアラームの設定が適切に設定されているのかを確認する。
- 血圧低下時は、頭部が挙上されていれば頭を下げた体位に調整し、必要であれば下肢挙上体位(トレンデレンブルグ体位)をとる必要がある。
- 一時的に、除水量を減らしたり、除水を止めることもある。
- 血液流量を下げることや、急速輸液やアルブミン製剤・輸血の投与、カテコラミン製剤の投与の指示がでることもある。
- アナフィラキシーショック、溶血などで急激な血圧低下を来すことがあるためベッドサイドモニターのアラーム設定を常に確認し、異常の早期発見に努めることが必要である。
電解質
呼吸管理
- CHDF を要する患者はすでに溢水状態となっている患者がほとんどである。
- 肺水腫や ARDS など呼吸不全を合併していることが多く、呼吸の状態や痰の性状などを観察する必要がある。
- また、挿管・鎮静管理されている患者も多く、血液ガスデータのほかに EtCO2・抗凝固療法による血性痰の有無等も観察していく。
体温
- 血液浄化療法施行中は、体外循環を行うことになるので、低体温に陥る場合がある。
- 熱の放散を避けるために毛布や布団での保温や、透析器付属の加温器で血液温度の調節を行う必要がある。
意識状態
- 鎮静深度と意識レベルの状態、四肢の動きや瞳孔所見を観察する。
出血の有無
- 重症患者では出血傾向を有している場合が多く、CBP(持続的血液浄化療法)中は抗凝固療法も行っているため、患者側の凝固能を確認し、カテーテル刺入部、創部、ドレーンが挿入されていればドレーン排液、消化管からの出血も確認しなければならない。
- また、血圧計のマンシェットや身体拘束、テープ固定でも皮下出血を起こすことがあるため、接触面の皮膚状態の観察をする必要がある。
水分出納
- 水分バランスの確認と、可能であれば体重測定を行う。
- 当センターでは、体重測定可能なベッドや身体つり上げ式の体重計が集中治療室にある。
- 前回の体重測定時の状態をきちんと把握し、同じ条件で測定できるようにする。
- CHDF の場合、 1 日の除水量を IN-OUT バランスの OUT 項目に記載する必要がある。
- 除水量を確認しパネル内にある積算値をリセットする。除水量を OUT 項目に入力する。
目次に戻る
CHDF離脱の観察項目
離脱基準
- 循環動態・電解質に異常がなく、利尿が得られれば CHDF の離脱を考慮する。
- また、呼吸器装着の状態から抜管されたら、その後の ADL を考慮し離脱を考慮する。
- CHDF の離脱基準はエビデンスが不足しており、現時点で明確な基準は存在していない。
返血時
- CHDF 終了時は回路内血液を返血後、透析カテーテルをヘパリンロックする。
- 返血による循環動態の変化、血圧上昇などを観察する。
- 返血後除水量を臨床工学技士に確認し、経過表の OUT 項目に入力する。
離脱後
- CHDF 離脱後、急激にカリウム(K)値が上昇することもあるため、電解質バランスのチェックや不整脈の出現の有無を注意深く観察する。
- 尿量減少により、再び、溢水状態となる場合もあり、CHDF の再開を余儀なくされる場合もあり、循環動態が安定していれば、HD 導入となる場合もある。
- 離脱後は、尿量が確保されているか、電解質異常が生じていないか、呼吸状態の悪化がないかを観察する。
- 尿量が確保されており、電解質異常が生じていないことを確認した後、透析カテーテルを抜去する。
- 透析カテーテル抜去後は、抜去部の出血の有無を確認する。
目次に戻る
引用・参考文献 閉じる
1)倉島直樹・岡晃司:書き込んでオリジナルのノートが作れる!機器と看護のポイントまるわかり IABP・PCPS・CHDF マスターノート,HEART nursing,2015,28( 2 ):42~58
本連載は株式会社サイオ出版の提供により掲載しています。
[出典] 『ICU看護実践マニュアル』 監修/肥留川賢一 編著/剱持 雄二 サイオ出版






