気胸の疾患解説
【大好評】看護roo!オンラインセミナー
この【実践編】では、呼吸器内科専門医の筆者が、疾患の解説と、聴診音をもとに聴診のポイントを解説していきます。
ここで紹介する聴診音は、筆者が臨床現場で録音したものです。眼と耳で理解できる解説になっているので、必見・必聴です!
より深い知識を習得したい方は、本文内の「目指せ! エキスパートナース」まで読み込んで下さい。
初学者の方は、聴診の基本を解説した【基礎編】からスタートすると良いでしょう。
今回は、胸膜疾患である「気胸」について解説します。
皿谷 健
(杏林大学医学部付属病院呼吸器内科臨床教授)
そういえば、先日、気胸の患者さんが入院してきましたね。
あの若くて、背が高くてスマートな、イケメンの患者さんですね♪
イケメンは、ひとまず置いておいて。
実は、若くて細身な男性というのが、気胸になりやすい典型的な方なんです。
えーーーー! じゃあ、アイドルの方なんか、特に気をつけないとダメですね!
みんなが気胸になるわけじゃないですが、なりやすい体型だということですね。
まぁ、美人薄命みたいなものです。僕も学生時代は・・・
〈目次〉
- 気胸の基礎知識
- 気胸の原因と病態生理
- 気胸の分類
- ・原発性気胸(primary spontaneous pneumothorax)
- ・続発性気胸(secondary spontaneous pneumothorax)
- 気胸の症状
- 気胸の治療
- 聴診時に気を付けるポイント
- ナースへのワンポイントアドバイス
- Check Point
気胸の基礎知識
気胸は、基礎疾患のない原発性気胸と、基礎疾患のある続発性気胸に分けられます。原発性気胸は、男性に多く、25%~50%の患者さんで再発します。
気胸の発生原因は、肺の中のブラ(正確にはブレブ:嚢胞)が破裂することによって、臓側胸膜が破れます。胸膜が破れた状態を、気胸と言います(図1)。
図1気胸が発生する仕組み
ブレブが破裂し、肺から空気が胸腔に出ています。
気胸の原因と病態生理
気胸は、吸気時に肺から空気が胸腔に出る病態で、喫煙がリスク要因として知られています。
気胸の病因には、ブラの破裂と、ブレブの破裂の2種類があります。ブラというのは、肺胞が破壊された嚢胞(肺実質内の気嚢)のことです。ブレブとは、肺胞が破れて胸膜の間にお餅が広がるようにできた嚢胞(気嚢)のことです(図2)。
図2ブラとブレブの違い
A:ブラ。肺胞が破壊されて、肺胞の先端に嚢胞(気嚢)ができている状態です。
B:ブレブ。破壊された肺胞と、臓側胸膜の一部が破れたことで、その間に嚢胞(気嚢)ができている状態です。
気胸が発生する仕組みを表した図1をみると、ブレブが破裂した時に、臓側胸膜が破れて気胸が起きていることがわかります(『副雑音の特徴|基礎編(7)』も参照)。
しかし、実際は、ブラとブレブを画像検査で鑑別することは困難なため、まとめてブラと呼ばれることが多いです。
目指せ! エキスパートナース気胸になるのはブラではなく、ブレブの場合
「ブラやブレブが破裂すると気胸」と解説しましたが、厳密に言うと、ブラが破裂しても気胸にはなりません。
ブラは、肺胞が破れて一つの空気の塊になった状態です。胸膜から離れた場所にできることも、胸膜の近くの場所にできることもあります。そのため、理論上は、ブラが破れても、胸膜が破れることはないため、外(胸腔)に空気が漏れる(気胸になる)ことはありません。
一方、ブレブは胸膜の間に広がる空気の塊の状態です。ブレブが破れることは、胸膜が破れることと同じため、胸腔に空気が漏れ、気胸になります。
しかし、ブラとブレブの状態は鑑別が困難であり、ブレブをブラと呼ぶこともあるため、「ブラの破裂=気胸」として認識されています。
気胸の分類
気胸は、原発性気胸と続発性気胸の2種類に分けられます(図3)。
図3気胸の分類図
自然気胸は原発性気胸と続発性気胸の2種類に分けられます。
原発性気胸(primary spontaneous pneumothorax)
若い痩せた男性に多いのが、原発性気胸です。基礎疾患がなく、高身長で10歳代~30歳代に好発しますが、40歳代以降での発症はまれです。
原発性気胸では、明らかな肺疾患はなくても、胸膜下にブラを多く認めます。原発性気胸の多くは胸痛を伴い、安静時に出現します。
症状は、24時間以内に自然軽快する場合が多いですが、一部では針吸引による脱気や胸腔ドレナージが必要となります。心拍数の増加を最も認める所見です。
原発性気胸は、平均30%に及ぶ再発率の高さが問題となります。
続発性気胸(secondary spontaneous pneumothorax)
続発性気胸は、基礎疾患がある患者さんに生じる自然気胸です。
喘息発作による胸腔内圧の上昇や、感染症(ニューモシスチス肺炎)、間質性肺炎、膠原病、癌、異所性子宮内膜症などが代表的な原因疾患です。
続発性気胸は、気胸の原因となる既存の肺病変があるため、それを治療する必要があり、気胸自体をすぐにコントロール(治療)することは難しいことです。
気胸の症状
気胸になると、突然の呼吸困難や、胸痛の症状が出ます。症状の程度は、胸腔へ漏れる空気の量に相関するようで、気胸の程度が重症なほど、症状も強くなります。
気胸の治療
胸腔内圧が高くなると(肺から漏れる空気が多い)、心臓への静脈還流が阻害され、血圧が低下する緊張性気胸という状態になります。その際には、胸腔に漏れた空気を脱気する緊急の胸腔ドレナージを行う必要があります。なお、緊張性気胸でない場合でも、気胸の程度がある程度進行していれば、胸腔ドレナージを行います。
気胸の程度が軽く、バイタルが安定していれば経過観察を行います。
聴診時に気をつけるポイント
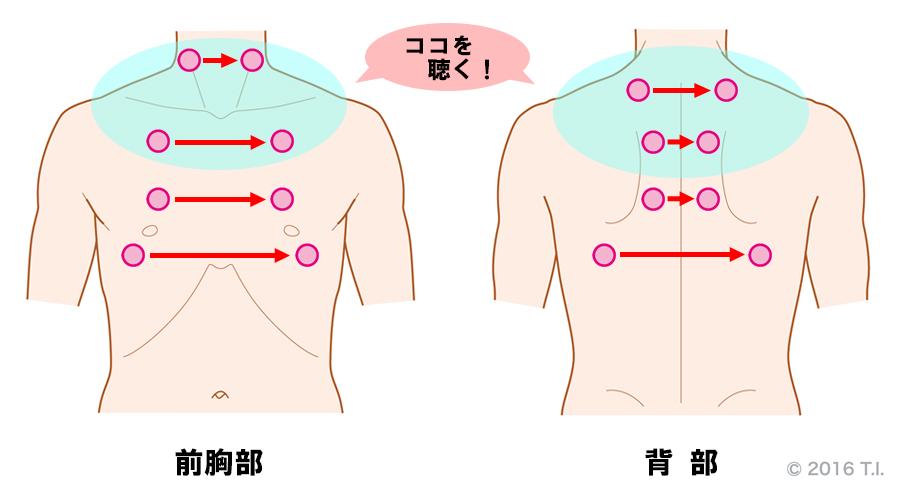
基本的には、全肺野をまんべんなく聴診することが重要です。気胸では、特に上肺野での呼吸音の減弱の有無をチェックしましょう(図4)。
図4気胸の患者さんに行うべき聴診の位置
前胸部・背部ともに、上肺野を中心に聴きましょう。
上肺野を中心に聴診を行う理由は、肺から漏れ出た空気は、上肺野に溜まることが多いため、呼吸音に異常があるとすればこの位置です。気胸が重症であれば、上肺野の聴診を行うと、正常な呼吸音が減弱していると認識できる場合があります。
ナースへのワンポイントアドバイス
気胸があると、皮下組織に空気が漏れる皮下気腫が生じることがあります。皮下気腫は、自然に吸収されていきますが、増大傾向がないかを確認するためにも、マジックなどで皮膚にマーキングしておくと良いでしょう(図5)。
図5マーキングで皮下気腫の変化を確認する
A:皮下気腫の患者さんの皮膚に、直接マジックでマーキングします。
B:マーキングした位置より皮下気腫が広がっているか(大きくなっているか)を確認します。
皮下気腫が急速に増大した場合は、気胸腔のドレナージ不足が示唆されます。これは、2本目のドレナージチューブを挿入する必要性を検討します。
このため、看護師さんは、患者さんのバイタルサインを確認するとともに、皮下気腫が増大していないかについても、確認してください。
- 気胸は、若い男性患者さんが罹患しやすく、喫煙がリスク要因。
- 気胸には、原発性気胸と続発性気胸の2種類があり、多くは自然軽快するが、重症な場合はドレナージが必要。
- 気胸の患者さんを聴診する場合は、おもに上肺野の呼吸音が減弱するかどうか確認しよう。
- ⇒『聴診スキル講座』の【総目次】を見る
[執筆者]
皿谷 健
杏林大学医学部付属病院呼吸器内科臨床教授
[監 修](50音順)
喜舎場朝雄
沖縄県立中部病院呼吸器内科部長
工藤翔二
公益財団法人結核予防会理事長、日本医科大学名誉教授、肺音(呼吸音)研究会会長
滝澤 始
杏林大学医学部付属病院呼吸器内科教授
Illustration:田中博志