ICUにおける鎮痛
『ICU看護実践マニュアル』(サイオ出版)より転載。
今回は、「ICUにおける鎮痛」について解説します。
関根庸考
市立青梅総合医療センター クリティカルケア特定認定看護師
杉中宏司
市立青梅総合医療センター 救急科副部長
鎮痛・鎮静評価の必要性について
- ICU に入室する重症患者では侵害刺激過敏な状態で通常よりも痛みを感じやすいため、鎮痛・鎮静が必要となる。
- 治療に必要となるデバイスや各種チューブ類は患者の不快感や不安を強くする。
- 患者が快適に治療を受けるには、それらを取り除く必要がある。
- そして、表1に示す鎮痛・鎮静に伴う影響を認識しておかなければならない。
- 適切な評価を行い、十分な鎮痛を行う。
- それでも快適性が保たれなければ、鎮静を行なっていくことが必要である。
表1鎮痛・鎮静に伴う影響

痛みの原因
- ICU 患者の60~80%が ICU 在室中に痛みと不快感を経験1)している。
- 痛みは不穏、せん妄、酸素消費量・基礎代謝量の増大、交感神経の過剰興奮、免疫抑制、異化の亢進、不眠などの要因となる。
- また、患者の不快な体験は妄想的な記憶や心的外傷後ストレス障害(PTSD: post-traumatic stress disorder)などの精神機能障害を引き起こし、長期的な QOL(quality of life)を低下させる。
- 痛みの原因には、吸引、体位変換、リハビリなどの日常的なケア、気管チューブ、血管カテーテルなどのデバイス類、手術、外傷、褥瘡などの組織損傷、死や治療への不安などによる精神的な要因がある。
- 痛みを適切に評価・対応することで、日中の早期リハビリ・離床への取り組み、睡眠コントロールにもつながる。
目次に戻る
痛みの評価
表2痛みの評価スケール

図1主観的評価スケール
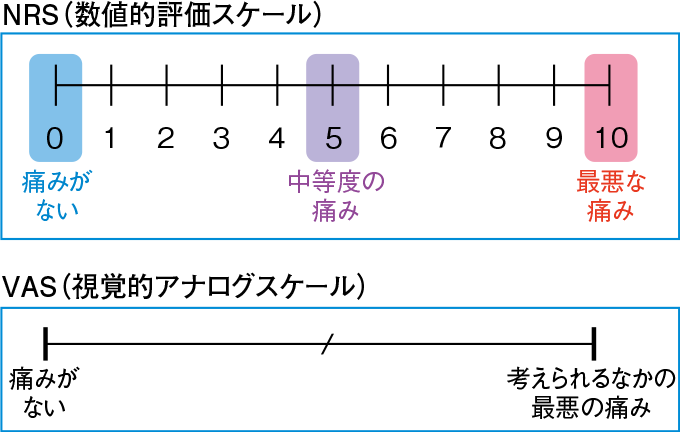
- ICU で使用するのに最も適した主観的評価スケールは、数値的評価スケール(NRS:numerical rating scale) である。
- 客観的評価スケールでは BPS(behavioral pain scale、表3 )、CPOT(critical-care pain observation tool、表4 )である。
表3客観的評価スケール(BPS)
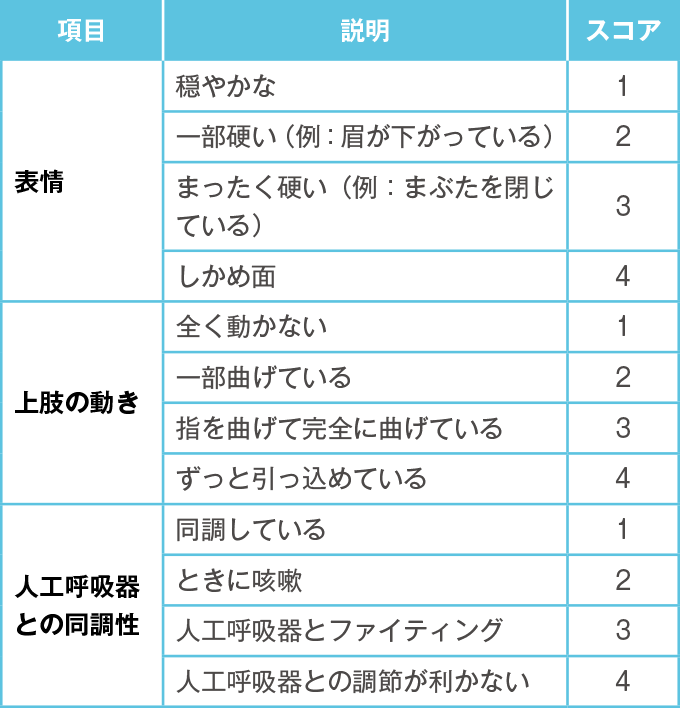
表4客観的評価スケール(CPOT)
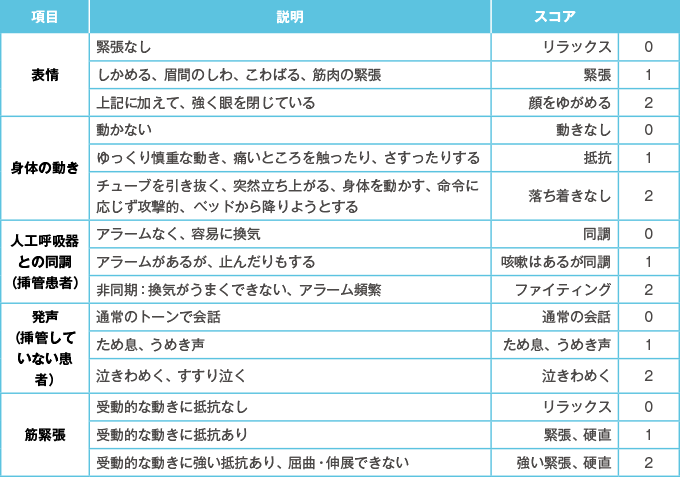
- 人工呼吸の有無にかかわらず、痛みを自己申告できる場合には NRS や視覚的アナログスケール(VAS: visual analogue scale)、自己申告できない場合は BPS、CPOT を使用する。
目次に戻る
痛みに対する介入について
NRS ≧ 4 、VAS ≧ 4 、もしくは BPS ≧ 6 、CPOT ≧ 3 の場合、患者の痛みに対し、早急に介入すべきである。介入には非薬理学的介入と薬理学的介入がある。
非薬理学的介入
- マッサージ、音楽療法、冷却療法、リラクセーション技法などがあげられる。
目次に戻る
薬理学的介入
- 神経系の疼痛には非オピオイド鎮痛薬のカルバマゼピン、プレガバリン、ガバペンチンが用いられる(表5 )。
表5神経系の疼痛に用いる非オピオイド鎮痛薬
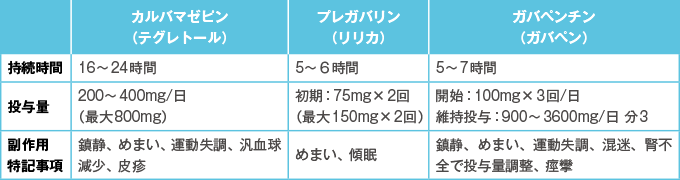
表6非神経系の疼痛に用いる非オピオイド鎮痛薬
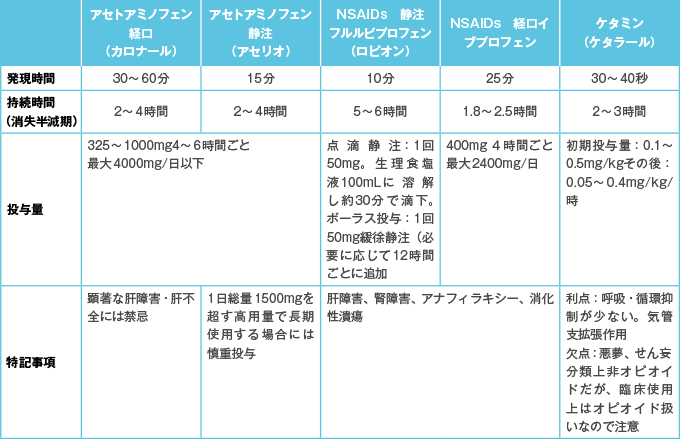
表7非神経系の疼痛に用いるオピオイド鎮痛薬

- オピオイド鎮痛薬の副作用(鎮静、せん妄、呼吸抑制、腸閉塞、免疫抑制など)を軽減するため複数の鎮痛薬を併用する多様式鎮痛アプローチが重要である。
- オピオイド鎮痛薬では、2022年 8 月よりレミフェンタニルが集中治療の人工呼吸患者での使用が可能となった(基準あり、限定的)。
- レミフェンタニルは血液中、組織内の非特異的なエステラーゼによって代謝され、効果発現が早く、半減期(3~4 分)が短いため調節がしやすく、肝・腎機能障害でも使用できる。
- 肥満の場合、理想体重で投与量を計算する。
- 急速な投与では呼吸停止するため、気道確保が必須である。
目次に戻る
処置に対する介入
- ICU では創処置、体位変換、気管吸引、清拭、ドレーン・カテーテル類の挿入、抜去など処置には痛みを伴うものが多く、痛みを防ぐために適切な介入が必要である。
- ドレーン抜去や創処置のような痛みを伴う処置の前に鎮痛薬を使用することや、リラクセーション技法の活用、介入の前後で痛みを評価することも重要である。
目次に戻る
1 )Granja C, et al.; JMIP Study Group. Patients' recollections of experiences in the intensive care unit may affect their quality of life. Crit Care. 2005 Apr;9 ( 2 ):R96-109. doi: 10.1186/cc3026. Epub 2005 Jan 31. PMID:15774056; PMCID: PMC1175917.
2 )Payen JF, et al. Pain assessment is associated with decreased duration of mechanical ventilation in the intensive care unit: a post Hoc analysis of the DOLOREA study. Anesthesiology. 2009 Dec; 111( 6 ):1308-16. doi: 10.1097/ALN.0b013e3181c 0 d 4 f0. PMID: 19934877.
3 )日本集中治療医学会 J-PAD ガイドライン作成委員会 , 日本版・集中治療室における成人重症患者に対する痛み・不穏・せん妄管理のための臨床ガイドライン , 日集中医誌 2014;21:539-579
4 ) 山 田 章 子, 池 松 裕 子: 日 本 語 版 Critical-Care PainObservation Tool(CPOT-J)の信頼性・妥当性・反応性の検証 , 日集中医誌 2016; 23:133-40.
5 )Park SY, Lee HB. Prevention and management of delirium in critically ill adult patients in the intensive care unit: a review based on the 2018 PADIS guidelines. Acute Crit Care. 2019 May; 34( 2 ):117-125. doi: 10.4266/acc.2019.00451. Epub 2019 Apr 17. PMID: 31723916; PMCID:PMC6786674.
6 )Marino P,稲田英一監訳: The ICU ブック,第 4 版,メディカル・サイエンス・インターナショナル,2019. p.735~p.752
本連載は株式会社サイオ出版の提供により掲載しています。
[出典] 『ICU看護実践マニュアル』 監修/肥留川賢一 編著/剱持 雄二 サイオ出版





